LA RETINOPATIA DIABETICA
Il Diabete Mellito (DM) causa numerose complicanze sistemiche a lungo termine e dal momento che le complicanze insorgono, nella maggior parte dei casi, quando gli individui sono nell’età più produttiva, la malattia ha un enorme impatto socioeconomico. Il 10-15% della popolazione diabetica ha un diabete mellito insulino-dipendente o Diabete di tipo I o Diabete Giovanile, generalmente diagnosticato prima dei 40 anni. La maggior parte dei pazienti diabetici presenta un diabete mellito non insulino-dipendente o Diabete di tipo II diagnosticato generalmente dopo i 40 anni.
La retinopatia diabetica è una complicanza specifica sia del tipo I che del tipo II di DM.
La durata del DM è un fattore di rischio significativo per lo sviluppo della retinopatia. Dopo 20 anni di diabete, quasi tutti i pazienti con DM tipo I e più del 60% dei pazienti con DM tipo II presentano almeno qualche segno di retinopatia.
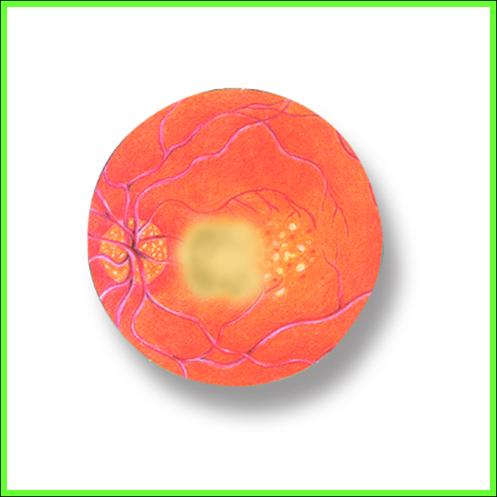
Esistono due tipi di retinopatia:
La retinopatia diabetica precoce, anche nota come Retinopatia diabetica non proliferante (NPDR), che può essere lieve, moderata o severa. Con l’avanzare della malattia le pareti dei vasi sanguigni si indeboliscono e vanno soggetti ai microaneurismi, piccoli rigonfiamenti che, danneggiandosi, danno vita a sanguinamenti. C’è poi il rischio che ci formi un accumulo di liquidi (edema) nella parte centrale della macula, che causa calo visivo.
La Retinopatia diabetica proliferante (PDR) o avanzata è il tipo più grave, perché coincide con la crescita anormale di nuovi vasi sanguigni a danno della retina. I neovasi sono stimolati anche dalla formazione di aree ischemiche nella retina. Ciò può provare il distacco della retina oppure un flusso anormale di liquidi nell’occhio.
I sintomi della retinopatia diabetica sono:
- Miodesopsie;
- Offuscamento visivo;
- Difficoltà nella percezione dei colori.
Le metodiche per la diagnosi iniziale di retinopatia diabetica sono:
- Foto a colori del fondo, eseguita con il retinografo;
- Fluorangiografia retinica, se vi sono segni di retinopatia diabetica proliferante per definire la presenza di aree ischemiche.
- Tomografia assiale computerizzata (OCT), che permette di studiare in dettaglio la macula e il nervo ottico.
In caso di retinopatia non proliferante e in presenza di edema maculare, il trattamento classico è la fotocoagulazione laser. In caso di edema della macula clinicamente significativo, si può intervenire con iniezioni intravitreali di farmaci in grado di bloccare il VascularEndothelialGrowthFactor (VEGF), una molecola che partecipa allo sviluppo anormale dei vasi sanguigni.
Il trattamento per la retinopatia non proliferante con aree ischemiche prevede un’accurata ed estesa fotoablazione. In presenza di sanguinamenti intraoculari (emovitreo) e distacco trazionale della retina, il trattamento è la vitrectomia.
La retinopatia è una malattia “silenziosa” che può svilupparsi a lungo senza sintomi, fin quando non interessa la macula. Una gestione adeguata della retinopatia diabetica può ridurre del 90% il rischio a 5 anni di sviluppare cecità nei pazienti con retinopatia proliferante.
In un recente Studio, mettendo a confronto l’alimentazione seguita da soggetti diabetici colpiti da retinopatia e quella di diabetici non affetti dalla malattia oculare, è emerso che i diabetici non colpiti da retinopatia diabetica seguivano una dieta molto più ricca di vitamina A, la quale potrebbe aver compensato la scarsa capacità del fegato di rilasciare retinolo nel sangue, tipica del diabete. Sarà necessario condurre ulteriori Studi sull’argomento, ma sembra già chiaro che, in caso di diabete, una dieta particolarmente ricca di alimenti che contengono vitamina A, insieme all’assunzione dei farmaci necessari a mantenere stabili i livelli di glicemia nel sangue, possa essere utile a mantenere la salute dell’occhio e a proteggere dal rischio di insorgenza della retinopatia diabetica.
Secondo i risultati di uno Studio condotto dal Singapore Diabetes Management Project, una dieta ricca di pesce può limitare la gravità dei sintomi della retinopatia diabetica. Allo studio hanno preso parte 437 pazienti affetti da diabete di tipo 2, che per 3 anni consecutivi hanno risposto ad un questionario in merito al loro consumo di pesce quotidiano. Al termine dello studio, i Ricercatori hanno evidenziato una correlazione tra il consumo di pesce, la retinopatia diabetica ed i livelli di colesterolo dei partecipanti.
Un maggiore consumo di pesce risulta avere un effetto protettivo contro la retinopatia diabetica ed un effetto positivo sui livelli di colesterolo nella popolazione asiatica, che consuma più pesce di quanto non si faccia in altre zone del mondo. Un’evidenza, tuttavia, che è indubbiamente applicabile anche ad altre etnie e che dunque conviene tenere in considerazione qualora si soffra di diabete di tipo 2.
È evidente che chi soffre di diabete dovrebbe consumare almeno una o due porzioni di pesce (90gr) la settimana.
LETTURE CONSIGLIATE
- Buratto L.: L’occhio, le sue malattie e le sue cure. Sprinter, 2010.
- Frezzotti R., Guerra R.: Oftalmologia essenziale. CEA Editore, 2006.
- Linea Guida per una sana alimentazione italiana: Istituto Nazionale della Nutrizione, 1988.
ICONOGRAFIA
Foto tratte da: https://pixabay.com/it/