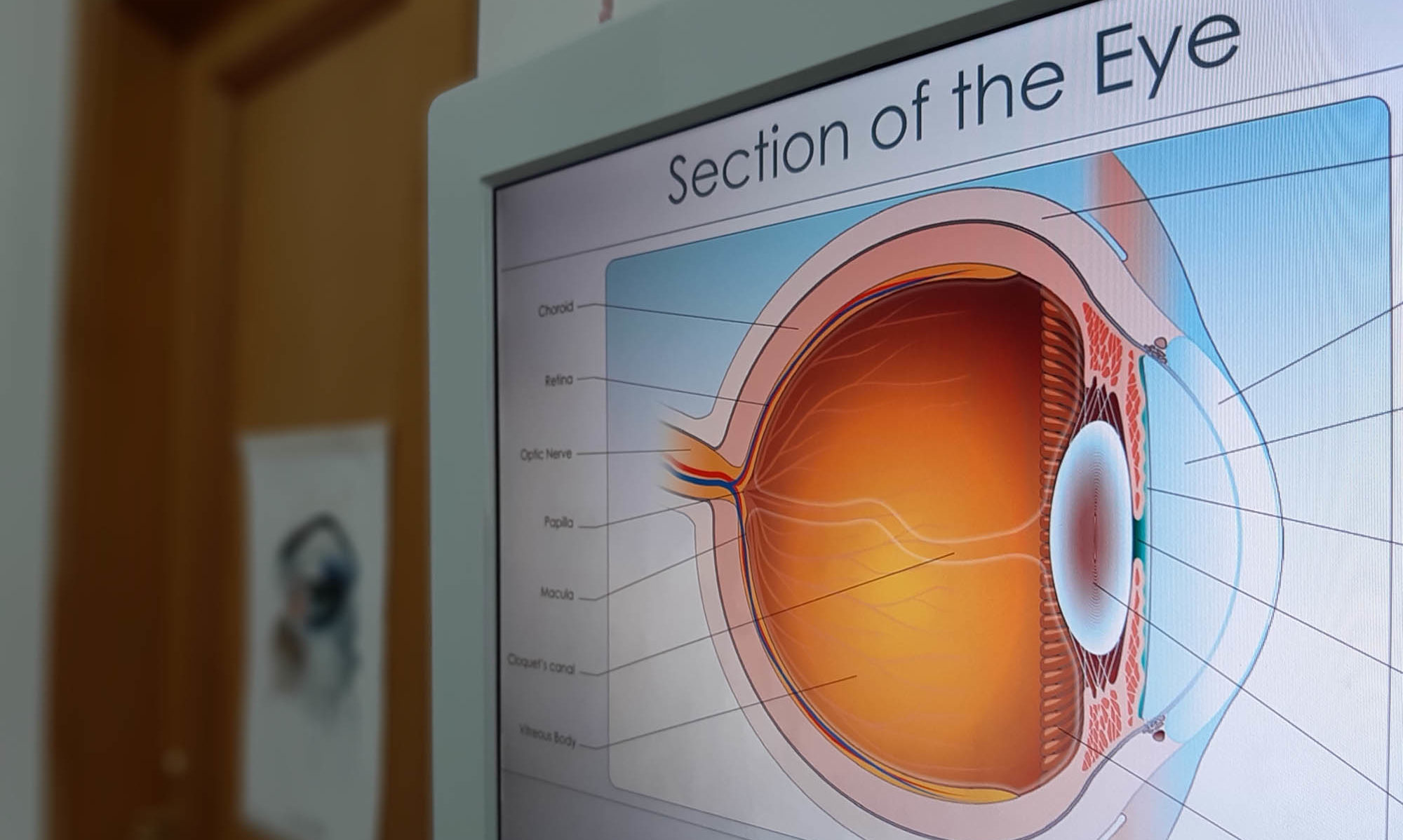
Il dolore oculare può essere causato da una delle seguenti condizioni:
Congiuntivite: la congiuntiva, il tessuto che riveste la parte anteriore dell’occhio e la palpebra, può essere interessato da un’infiammazione. La congiuntivite può essere causata principalmente da allergie o infezioni (virali o batteriche) ed in questi casi, il dolore è di solito lieve. I vasi sanguigni nella congiuntiva si infiammano e la sclera, normalmente bianca, appare arrossata (iperemia). Altri sintomi tipici associati alla congiuntivite includono gonfiore delle palpebre, prurito, fotofobia e aumento della lacrimazione.
Orzaiolo: provoca dolore agli occhi a causa di un’infiammazione acuta, localizzata in prossimità del bordo delle palpebre. Spesso, l’orzaiolo deriva da un’infezione batterica che coinvolge le ghiandole sebacee ed i follicoli piliferi delle ciglia. L’infiammazione comporta l’insorgenza di un nodulo rosso, molto doloroso al tatto. Se cronicizza, l’orzaiolo può evolvere in calazio.
Blefarite: questa infiammazione delle palpebre può provocare irritazione e dolore oculare.
Lenti a contatto: le persone che non manipolano correttamente le lenti a contatto sono maggiormente suscettibili a dolori oculari causati da irritazione locale. Indossare le lenti a contatto durante la notte o non pulirle in maniera adeguata può favorire lo sviluppo di infezioni, come la cheratite.
Abrasione corneale. Si intende per abrasione corneale un’alterazione di solito superficiale dell’epitelio corneale che si manifesta in maniera palese attraverso l’osservazione con la lampada a fessura e la colorazione del film lacrimale con fluoresceina. Può essere causata da corpi estranei, foglie di vegetazione o da qualsiasi altro materiale tagliente che viene a contatto con la cornea. Questi tipi di abrasioni velocemente guariscono, ma altrettanto velocemente possono determinare una sindrome conosciuta come cheratopatia traumatica recidivante, molto fastidiosa e difficile da curare in maniera definitiva. Le abrasioni determinano sensazione di corpo estraneo, dolore puntorio, iperemia della congiuntiva bulbare, per cui il dolore agli occhi accusato è sicuramente dovuto alla cornea che, come si è detto, è uno degli organi più riccamente innervati del nostro corpo.
Infezioni Corneali. La cornea può infiammarsi sia a causa di virus che per causa di batteri. Nei virus il più frequente è il virus erpetico che determina la cheratite dendritica, la più frequente manifestazione dell’herpes corneale. L’infezione è più rara, ma molti possono essere i batteri chiamati in causa. Le infezioni batteriche corneali sono sicuramente un momento di allarme e di emergenza per le funzioni visive.
Ascessi corneali. Sono dovuti all’uso di lenti a contatto contaminate. Se prese in tempo, possono guarire in maniera completa, ma se trascurate, possono portare alla perdita della cornea. Altre temibili infezioni non virali sono le infezioni da fungo, ancora più temibili e meno aggredibili terapeuticamente. Le ulcere infettive da lenti a contatto, che sono le più frequenti possono lasciare come residuo una cicatrice (leucoma) della cornea che se è sull’asse ottico, può far diminuire anche considerevolmente il visus finale del paziente.
Corpi estranei. Sono molto frequenti non solo tra gli operai edili o metalmeccanici ma può capitare anche casualmente senza alcuna implicazione con un’attività professionale specifica. I corpi estranei corneali sono quelli più dolorosi e che necessitano con più urgenza dell’oculista. Secondo la loro natura, possono essere più o meno penetranti e se, perforano a tutto spessore il bulbo mettono a serio rischio la funzionalità visiva con gravi conseguenze per il bulbo stesso. Alcune volte il percorso di alcuni corpi estranei è difficilmente individuabile e può trarre in inganno una osservazione superficiale. La loro apparente assenza nelle superfici del bulbo, ma la presenza di un tragitto a tutto spessore deve far ritenere che il corpo estraneo si trova già dentro la cavità bulbare.
La varietà della clinica dei corpi estranei prevede anche quelli al di sotto della palpebra superiore che possono essere visibili solo con l’eversione della palpebra stessa. Questa manovra, apparentemente facile, è d’obbligo effettuarla ogni volta che un paziente avverte la sensazione di corpo estraneo senza alcun reperimento superficiale dello stesso.
Il corpo estraneo corneale viene tolto dall’oculista con l’ausilio della lampada a fessura e con un bisturi (lancetta) a doppia punta smussa ed appuntita. Se metallico, il corpo estraneo corneale fa residuare ben presto un alone di ruggine marrone che può essere eliminata con l’aiuto di microfrese meccaniche. Se il corpo estraneo, si trova nell’area pupillare della cornea, una volta tolto, può residuarne una cicatrice più o meno densa (leucoma) con diminuzione possibile del visus.
Un corpo estraneo infetto, ritenuto nel bulbo, può dare un’endoftalmite batterica gravemente dannosa per la vista. È d’obbligo effettuare un radiografia del cranio, per scongiurare ogni possibile corpo estraneo metallico ritenuto nel bulbo in caso di incidente.
Il glaucoma, nella stragrande maggioranza dei casi, non dà dolore, perchè la
sua forma più frequente, nella popolazione caucasica, è quella di glaucoma
cronico semplice ad angolo aperto.
Il glaucoma acuto, vera emergenza in oculistica, è molto raro. Esso provoca
grande dolore ed arrossamento dell’occhio, diminuzione significativa della
vista e può avere insorgenza casuale in occhi predisposti sopratutto dopo i
50/60 anni specialmente se è presente una ipermetropia medio-elevata o in occhi
con cataratta ispessita (intumescente).
Bisogna agire immediatamente per l’aumento repentino del tono oculare che, già digitalmente, può essere avvertito dal paziente palpando leggermente il bulbo oculare. La consistenza che si avverte alla palpazione del bulbo oculare rende l’occhio “lapideo”, come una pietra rispetto al bulbo contro laterale naturalmente morbido.
Un altro segno che può allertare il paziente, che presenta un glaucoma acuto, è la midriasi (allargamento della pupilla) rispetto al controlaterale, per cui midriasi, dolore oculare improvviso, iperemia importante del bulbo, offuscamento della vista, indurimento alla palpazione del bulbo oculare sono tutti sintomi che già soggettivamente possono e devono portare il paziente presso un pronto soccorso oculistico.
Se preso in tempo, nelle prime ore, la funzione visiva può essere risparmiata, poichè l’ipertono oculare causa danno al nervo ottico che, con toni molto elevati, ha una resistenza relativamente limitata nel tempo.
Uveite. L’infiammazione dell’uvea è una causa frequente di dolore oculare.
Si può avere un dolore acuto nelle forme infiammatorie spesso virali della parte anteriore dell’uvea (iridocicliti) che sono le forme più frequenti clinicamente.
Le infiammazioni della parte posteriore dell’uvea, invece, (coroiditi), sono meno dolorose per il paziente ma assolutamente più pericolose per la funzione visiva.
Le cause dell’infiammazione dell’uvea sono spesso misconosciute. L’affezione è frequentemente recidivante è, di solito, dopo il secondo episodio si prescrivono una serie di indagini di laboratorio al fine di trovare la causa sistemica della malattia oculare. Queste indagini di laboratorio vengono indirizzate verso il sistema immunitario del paziente e la ricerca di biomarker per malattie del connettivo-reumatiche che più spesso sono frequenti dopo i 40 anni.
Il quadro clinico di una iridociclite è di pertinenza esclusiva dell’oculista. Il paziente avverte soggettivamente un offuscamento del visus, dolore sordo e spesso subentrante, iperemia congiuntivale, miosi (pupilla ristretta) dell’occhio interessato rispetto al contro laterale.
Alcune volte il quadro uveitico si può associare ad un ipertono oculare delineando il quadro clinico di una uveite ipertensiva in cui, la componente dolore assume caratteristiche più importanti. Quasi sempre è monolaterale e, se non supportata da malattie sistemiche concomitanti, il quadro può essere risolto in modo brillante.
Neurite ottica. La neurite ottica è fortunatamente molto rara, e costituisce un grave pericolo per la funzione visiva del paziente.
Per neurite ottica si intende l’infiammazione del nervo ottico. Le cause più frequenti di neurite ottica sono le virali ma, sempre più frequentemente, il nervo ottico può essere interessato da malattie sistemiche concomitanti. La più terribile malattia sistemica che può dare neurite ottica, anche come primo sintomo, è la sclerosi multipla. I sintomi della neurite ottica, qualsiasi sia la causa, sono:
- offuscamento visivo fino all’azzeramento del visus
- discromatopsia, cioè deficit nel distinguere i colori, riscontrabile con un visus ancora conservato
- dolore soggettivo avvertito dal paziente al movimento del bulbo oculare
- comparsa di scotomi (aree scure nel campo visivo) mentre il bulbo esternamente non è minimamente arrossato.
Ustioni chimiche: derivano dall’esposizione degli occhi a sostanze acide o alcaline, come i detergenti per la casa o la candeggina. Le ustioni chimiche possono essere estremamente dolorose.
Anche l’esposizione ad intense fonti luminose, quali sole, lampade per l’abbronzatura o scintille da saldatura ad arco, possono provocare sintomi simili alle ustioni chimiche.
BIBLIOGRAFIA
- Frezzotti R., Guerra R.: Oftalmologia essenziale. CEA Editore, 2006.
- Saraux H.: Oculistica. Masson, 1997.
- Buratto L.: L’occhio, le sue malattie e le sue cure. Sprinter, 2010.